지역사회 독거노인의 불면 증상 경험
Experience of Insomnia Symptoms in the Elderly Living Alone in the Community
Article information
Trans Abstract
Purpose
The purpose of this study was to identify the experiences of insomnia symptoms in the elderly living alone in the community.
Methods
Eleven of the elderly with insomnia symptoms living alone in the community were interviewed. Data were collected through individual interviews July-September 2018. Colaizzi’s phenomenological methodology was used.
Results
Results showed that the experiences of insomnia symptoms of the elderly living alone comprised 11 themes clusters and five categories: 1) Insomnia symptoms triggered by various causes, 2) Physical symptoms exacerbated by insomnia, 3) Insomnia worsened by psychological symptoms, 4) Useless efforts to fix insomnia, 5) Living with adapted insomnia symptoms.
Conclusion
It is necessary to develop a sleep intervention program that includes insomnia symptoms awareness, sleep health education, and social support factors. Community nurses should focus on insomnia symptoms as well as listen and empathize with various psychological phenomena in caring for the elderly with insomnia living alone.
서 론
1. 연구의 필요성
우리나라는 OECD 국가 가운데 가장 빠른 속도로 고령화에 진입하였고, 산업화와 도시화로 인해 가족문화는 핵가족화로 변화되어 전체 노인인구 가운데 독거노인의 비율이 빠르게 증가하고 있다[1]. 65세 이상 노인인구 중 독거노인은 2015년 기준 23.2%를 차지하였으며, 그 증가 속도는 매우 빨라 2045년에는 45.9%로 늘어날 것으로 예측되고 있다[2]. 독거노인의 경우 신체적, 정서적, 경제적인 측면에서 비독거노인에 비해 상대적으로 취약하여, 경제적 부담과 미래에 대한 걱정들로 더 우울하고, 자살생각도 더 높으므로[3] 정신건강 문제가 발생할 위험이 높음을 알 수 있다. 그러므로 지역사회에 근무하는 간호사는 독거노인의 정신건강문제에 관심을 가져야 한다.
불면증은 전 세계적으로 가장 흔한 수면장애로 잠들기가 어렵거나, 자는 도중 자주 깨서 잠을 유지하기 힘들거나, 자고 일어나도 개운하지 않은 수면을 말하며 고령화 사회에서 불면증은 노인에서 중요한 건강문제이다[4]. 우리나라에서 시행된 지역사회 노인 대상 불면증 유병률 연구에서 성인은 16.6%, 65세 이상 노인은 29.2%로 불면증이 성인에 비해 노인에서 더 자주 발생된다는 사실이 확인되었다[5]. 노인은 연령이 증가되면서 노화에 의한 수면구조와 양상의 변화로 수면주기는 분절되고, 얕은 수면 단계는 더 길어져 총 수면시간과 수면효율이 감소되어 불면증이 쉽게 생긴다[6].
노인에서 불면증은 입원 횟수와 응급실 방문 횟수를 증가시키는 주요 요인이며, 집중력 및 기억력과 관련된 인지기능 감퇴를 초래할 뿐 아니라 신체질병의 발생 위험도를 증가시킨다[6]. 노인을 대상으로 9년 동안 사망률 원인을 추적한 연구결과에서는 불면증과 사망 위험률의 관련성을 밝혔으며, 수면제 복용 횟수가 증가하면 사망률도 증가하는 것으로 나타났다[7]. 또 다른 특징은 불면증 진단 후 질병이환기간이 평균 10.2년, 수면제를 복용하는 기간은 평균 3년 이상으로 불면증의 만성화와 약물의존의 경향이 있음을 보고하였다[8]. 이로 인하여 노인에서 불면증은 낙상 위험의 증가, 주간졸음증 유발, 인지기능의 저하로 삶의 질을 저하한다[7]. 독거노인의 1일 평균 수면은 6.05 시간으로 부부노인의 6.59 시간보다 짧은 것으로 확인되었으며, 비독거노인에 비해 독거노인에서 수면의 질 저하와 수면시간 불충분 비율이 높게 나타났다[3]. 이러한 점을 고려해 볼 때, 경제적 어려움과 지지체계 부족과 같은 취약성을 지닌 독거노인의 불면 증상에 대해 더욱 관심을 가지고 관리할 필요가 있다.
독거노인의 불면증 관련 국내연구로는 나이가 많을수록, 남성보다 여성에서 불면증 위험요인이 높았고[9], 심리적 요인으로는 사회적 고립[10]. 우울증상[11]이 관련 있다고 제시하였다. 독거노인과 비독거노인의 자살생각 관련 비교연구에서는 수면 부족 집단에서 자살 생각이 유의하게 높게 나타나 수면이 부족한 노인을 자살의 고위험군 대상이라고 하였다[12]. 이상에서 보듯이 독거노인의 우울과 자살을 예측하여 이를 예방하기 위해서는 먼저 불면 증상에 대한 탐색이 이루어져야 한다. 하지만 선행연구에서는 불면증의 위험요인과 변수들 간의 관계를 확인하는 연구가 주를 이루고 있어 독거노인의 불면 증상 경험을 이해하는데 한계가 있다. 또한, 불면 증상을 탐색한 질적연구로 우울증 노인의 수면장애 경험연구[13], 중년여성의 불면증 경험에 대한 생애사 연구[14]가 있었으나 독거노인이 경험하는 불면 증상에 대한 심층적 접근이 이루어지지 않아 대상자를 이해하기에 어려운 실정이다.
이에 지역사회에 거주하고 있는 독거노인이 어떻게 불면 증상을 경험하며, 이를 극복하기 위한 경험은 무엇이며, 불면 증상이 그들의 일상생활 속에서 어떤 의미가 있는지 탐색하여 그 증상 경험을 심층적으로 파악하고자 한다. 지역사회의 정신건강간호 대상인 불면증이 있는 독거노인의 신체적, 정신적 건강을 증진시키기 위해서는 독거노인의 불면 증상에 대한 특성과 증상에 대한 이해를 기반으로 간호를 제공해야 한다.
따라서, 본 연구에서는 독거노인이 경험하는 불면 증상 경험을 그들의 관점에서 파악하여 그 속에 내재된 본질적 의미구조를 탐색하고, 불면증상의 실체에 대한 현상을 밝히고자 한다. 이를 토대로 지역사회 간호사들이 불면 증상을 호소하는 독거노인들의 삶을 이해하고 공감할 수 있는 유용한 기초자료를 제공하고자 한다.
2. 연구목적
본 연구의 목적은 지역사회에 거주하는 독거노인의 불면 증상 경험을 심층적으로 이해하는 것이며, 구체적으로 독거노인이 경험하는 불면증상의 의미를 탐색하고, 불면증상 경험의 본질적 구조를 확인하는 것이다. 따라서 본 연구에 대한 구체적인 질문은 “독거노인이 겪는 불면 증상 경험은 어떠한가?”이다.
연구방법
1. 연구설계
본 연구는 지역사회 독거노인들이 경험한 불면 증상의 의미와 본질적 구조를 파악하기 위해 Colaizzi [15]의 현상학적 연구방법을 사용한 질적연구이다.
2. 연구참여자
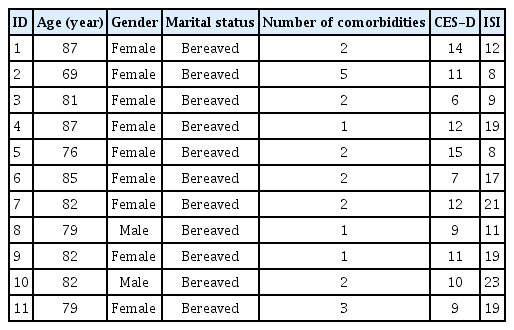
G광역시에 거주하는 65세 이상 독거노인 가운데 1년 이상 불면 증상을 호소하는 노인을 편의표집 하여 총 11명의 연구참여자로 선정하였다. G광역시 정신건강복지센터 한 곳에서 주관하는 ‘안녕히 주무셨어요?’ 프로그램에 참여한 노인들 가운데 최근 1년 이상 불면 증상을 호소하는 노인을 해당 기관의 간호사로부터 추천 받아 대상자를 모집하였다. 본 연구의 선정기준은 배우자와 사별하여 혼자 살고 있는 자, 불면증 심각도 점수가 8점 이상인 자, 최근 1년간 불면증 관련 치료 및 수면제를 복용하지 않는 자로 선정하였다. 제외기준은 심각한 내과적, 외과적 질환을 앓고 있는 자, 치매와 인지기능 저하가 있는 자, 조현병, 중독 관련 질환자, 우울증 점수가 16점 이상인 자, 의사소통에 문제가 있는 경우였다. 불면 증상은 Cho 등[5]이 번안한 불면증 심각도 측정도구를 사용하였으며, 도구 개발 당시 Cronbach’s ⍺는 .87이었다. 리커트 4점 척도의 7개 문항으로 구성되었으며, 총점 28점 중 0~7점까지는 정상, 8~14점은 경도 불면증, 15~21점은 중등도 불면증, 22~28점은 심한 불면증을 의미한다. 본 연구의 참여자는 총 11명으로 남자 2명, 여자 9명이었고, 연령의 범위는 69~87세 사이었고, 월수입 100만원 미만의 경제적 수준이었다. 참여자의 불면증 심각도 점수의 범위는 8~23점으로 불면증 경증이 5명, 중증이 4명, 심한 수준이 3명이었다(Table 1).
3. 자료수집
본 연구의 자료수집은 2018년 7월부터 9월까지 3개월에 걸쳐 이루어졌다. 연구자가 참여자의 가정이나 카페, 경로당 휴게실에서 1:1 면담을 하였으며, 참여자 1인당 총 1~2차례의 심층면담을 실시하였다. 연구 면담의 주요 질문은 ‘불면 증상 경험에 대해서 말씀해 주십시오’로 시작하고, ‘불면 증상 경험이 당신에게 미친 영향은 무엇입니까?’의 개방적인 질문으로 면담을 진행하였다. 면담 시 대상자 자신이 충분히 생각하고 경험한 불면 증상에 대하여 이야기 하도록 격려하였다. 면담이 끝난 직후 녹음된 내용을 현장 노트와 함께 필사하여 문서화하고, 의문스러운 내용은 다음 면담 시 질문을 통해 확인하였다. 다양한 개념과 범주를 도출하고, 이를 정련화 시키기 위해 필요시 추가 질문을 하였고 진술이 포화될 때까지 표본추출을 계속 하였다.
4. 자료분석
수집된 자료는 Colaizzi [15]가 제시한 현상학적 접근방법을 근거로 단계를 세분화하여 분석하였다. 1단계는 녹음된 면담내용을 경청하면서 필사한 후, 필사본을 반복적으로 읽고 참여자들의 경험에 대한 전체적인 의미를 추출하였다. 2단계는 필사본 중 참여자가 경험하는 본질을 나타내고 있다고 생각되는 의미 있는 진술과 반복되는 진술을 중심으로 불면 증상 경험과 관련된 주요 진술을 233개 도출하였다. 3단계는 연구대상자의 의미 있는 진술을 좀 더 일반적이고 추상적인 형태의 주제로 분류함으로써 그 안에서의 내용과 맥락이 일치하는지 재확인하여 본질적 의미가 무엇인지 도출하였다. 4단계는 도출된 의미들 중 유사한 주제묶음을 범주화하여 23개의 주제와 11개의 주제모음, 5개의 범주로 구조화하였다. 5단계는 주제모음들이 나타내는 현상에 초점을 맞추어 포괄적으로 기술하였다. 6단계는 독거노인의 불면 증상경험으로 확인된 주제, 주제모음 및 범주로 진술하였으며, 7단계는 참여자에게 발견된 본질적인 구조의 타당성을 위해 분석 내용을 연구대상자 2인에게 제시하여 그들의 경험과 일치하고 적합한지 확인하였다.
5. 연구의 엄격성과 신뢰성 확보
본 연구는 Guba과 Lincoln [16]이 제시한 사실적 가치, 중립성, 일관성 및 적용성에 근거하였다. 사실적 가치를 높이기 위해서 참여자의 면담내용은 참여자의 동의하에 녹음을 하면서 자료가 누락되지 않도록 하였으며, 참여자 1인에게 필사한 면담내용과 분석결과가 자신이 진술한 내용과 일치하는지 확인받았다. 중립성을 높이기 위해서 연구자의 주관적 생각이 면담과 결과 기술에 영향을 미치지 않도록 연구에 대한 개인적 편견과 판단, 선 이해를 먼저 검토하여 경험의 본질을 보호하려고 노력하였다. 일관성을 높이기 위해서 필사의 전 과정을 연구자가 직접 수행하였고, 연구결과 내용을 질적연구 경험이 풍부한 간호학과 교수 1인, 사회복지학과 교수 1인에게 자문을 받아 범주와 하위범주에 대한 수정과정을 거쳤다. 적용성을 높이기 위해서 참여자가 표현하는 내용이 더 이상 새로운 내용이 나오지 않는 포화상태까지 자료를 수집하고, 연구 현상을 최대한 풍부하게 기술하고자(thick description) 하였다.
6. 윤리적 고려
연구자는 면담 진행 전 G 광역시 정신건강복지센터의 위탁 병원인 S병원의 생명윤리 위원회에서 연구윤리승인(IRB NO. 2018-7)을 받았다. 연구자는 참여자에게 연구의 목적과 취지, 면담 내용에 대한 녹음 사실, 연구 도중 언제라도 연구참여를 중단 혹은 철회할 수 있음을 설명 한 후, 서면 동의서를 받았다. 면담 내용은 연구목적 이외에는 사용하지 않을 것임을 알리고, 모든 자료는 연구 종료 후 연구자가 3년 동안 보관한 뒤 폐기됨을 설명하였다. 필사본의 작성과 연구결과 진술 할 때, 참여자를 구분하기 위해 참여자에게 번호를 사용하였고 참여자 개인 정보를 파악할 수 있는 사항을 모두 기호화하여 기록하였다.
연구결과
1. 불면 증상 경험의 범주와 주제모음
본 연구에서는 Colaizzi [15]가 제시한 분석방법을 통해 독거노인의 불면 증상 경험에 대한 본질을 분석하였다. 11명의 연구참여자로부터 수집된 원자료에서 도출된 의미 있는 진술은 총 233개였고, 이를 통한 의미구성은 165개였다. 이를 토대로 원자료와의 관련성을 재확인하면서 23개의 주제(themes)를 구성하였고, 주제를 통합하여 11개 주제모음(theme clusters)과 5개의 범주(categories)로 구성하였다(Table 2).
범주 1. 다양한 원인으로 촉발된 불면 증상
이 범주는 ‘태생부터 시작된 불면 증상’, ‘생존을 위해 시작된 불면 증상’, ‘사건에 의해 시작된 불면 증상’의 세 가지 주제 모음으로 구성되었다. 참여자들은 유전과 체질의 생물학적 원인, 경제적 어려움의 환경적 원인, 자식과 가족의 죽음과 같은 심리적 원인 등 다양한 이유로 불면 증상이 시작되었음을 진술하였다.
1) 태생부터 시작된 불면 증상
이 주제 모음은 ‘원래 잠이 없음’, ‘유전으로 이어진 불면’, ‘잠 못 자는 귀신이 존재함’의 3가지 주제로 구성되었다. 참여자들은 체질과 유전적 요인으로 잠을 이루지 못하고, 바스락거리는 소리에 금방 깼으며, 주변으로부터 잠 못 자는 귀신이 붙어서 잠이 오지 않느냐는 소리를 들을 정도로 불면 증상이 평생 몸에 박혀 버렸다고 진술하였다.
원래 깊은 잠이 오지 않아. 원래 내 체질인 것 같아. 아이들 학교 보낼 때도 생전 늦잠 한번 안 잤고, 비가 후둑후둑 오는 소리에도 깨고, 바스락거리는 소리만 들려도 금방 깼어.(참여자 11)
남들은 잠을 못 자면 죽어. 나는 그런 것이 없당께. 타고나는 갑서. 그것이 유전이여, 우리 친정어매가 잘 못 잤어. 그러더니 내가 똑같이 잠을 못 자네.(참여자 8)
그래서 오죽하면 어릴 때 친구들이 잠 못 자는 귀신 붙었다고 점에다가 손 비비라 했당께. 귀신 점 떼야지 잠 못 자는 귀신 떼 간다고.(참여자 7)
2) 생존을 위해 시작된 불면 증상
이 주제 모음은 ‘가난 때문에 잠을 잘 수 없음’, ‘먹고 살기 위해 잠을 참아야 함’의 2가지 주제로 구성되었다. 참여자들은 남편의 구타와 외도로 힘든 시간을 자식들 때문에 참고 지냈으며, 자식과 남겨진 세월동안 식당일, 노동일, 밭일 등을 하면서 밤낮을 가리지 않고 일하며 잠을 포기하고 지내다가 불면 증상을 경험하게 되었다고 진술하였다.
내일 애기들(자식) 학교 갈 때 납부금 마련해야 하는데 아침에 애기들이 돈 달라하니까 내일은 누구 집으로 빌리러 가야 하나 걱정 때문에 못 자고.(참여자 6)
쓰레기 줍는 일 7년, 도시락 하루에 40개씩 만들고 배달하고, 나 겁나 일 많이 했어. 일도 징그럽게 했고, 일하다가 졸리면 커피를 하루에 5잔 이상씩 마시면서 일했지. 부산에서 허리띠 파는 사람이 장사하고 있는데 뜨거운 물을 나한테 부어서 데었어. 나 혼자 살고 약하니까 무섭더라. 고소하려고 했는데 안 했어. 겨울이라 두꺼운 옷 입어서 그렇지 안 그랬으면 다 데었어. 그렇게 맨날 당하고 살면서 평생 일만 했어. 새벽까지 잠도 못 자고 일 했어.(참여자 2)
예전에는 낮인지 밤인지도 모르고 살았어. 장사하고 바쁘게 살아서. 낮에 파출부 나가고 밤에는 장사하고, 잠을 잘 시간이 없었어. 지금은 잠은 안 와도 낮에 일하고 밤에 누울 수 있으니까 행복해. 안 울려고 해도 눈물이 저절로 나와.(참여자 5)
3) 사건에 의해 시작된 불면 증상
이 주제 모음은 ‘분노감으로 잠을 잘 수 없음’, ‘한 맺힌 시간과 눈물로 지새우는 밤’의 두 가지 주제로 구성되었다. 참여자들이 경험한 사건은 사기결혼, 자녀를 먼저 떠나보냄, 가까운 가족의 사망 사건 이후로 잠을 잘 수 없었다고 진술하였다. 이러한 사건은 불면증 노인을 분노하게 했고, 우울하게 했으며 한이 맺혀 긴긴밤을 눈물로 지새우면서 불면 증상을 경험하였다.
나는 처녀였고, 사촌이 중신을 섰는데 결혼도 하고 자식도 있는 남자에게 중신을 맺은 거야. 그걸 알고부터 억울해서 미쳐버리겠고 죽지도 못하고 이러지도 못하고 도망가지도 못하면서 잠 이 안 오는 거야...(그 이후로) 그렇게 잠이 안 온 지가 50년도 넘었어.(참여자 1)
우리 둘째 아들이 소방관이었는데 스물다섯 살 때 사고로 죽었어. 그 때 가슴이 터지고 미치겠고, 정신을 놓을 것 같으면서 잠을 통 못 잤지. 약국 가서 약을 몇 알씩 먹어도 아무 소용 없는 거야. 아들 죽은 지가 20년 넘었는데 가슴에 묻어. 아들 생각나면 마구 울어. 과부가 자식 하나 키우다가 이렇게 되니까 매일 울어. 자식 이야기 하면 울어. 아기 더 낳고 싶었는데 생기면 신랑이 떼라고 해. 수술해서 쓰러지기도 했어.(참여자 2)
우리 영감이 그냥 집에 오면 나 두드려 패는 것이 일이야. 새끼들(자식)은 감춰두고 거적 대기 하나 놔 불고 왔어. 그 때마다 우리 시어머니가 말려줬어. 우리 아들 국민학교 4학교 땐가 우리 시어머니가 돌아가셨어. 우리 시어머니 때문에 내가 살았어. 시어머니가 돌아가시고 동네에서 나 절대 시어머니 없으면 못살 것이라고... 시어머니 돌아가시고는 나 잠을 못 잤어.(참여자 4)
범주 2. 불면증으로 악화된 신체증상
이 범주는 ‘통증, 피곤, 체중감소 증상’, ‘시야 흐림, 빈뇨, 하지불안증후군 증상’의 두 가지 주제모음으로 구성되었다. 참여자들은 불면 증상을 경험하면서 머리부터 발끝까지 몸이 아파서 몸이 더 병들어 가고 있다고 진술하였다. 원인 모를 체중감소, 자고 일어나도 나아지지 않는 피곤감, 밤이 되면 심해지는 통증, 야간 빈뇨 증상과 저녁부터 가만히 누워있을 때 다리의 불편한 감각이 동반된다는 하지불안증후군 증상을 호소하였다.
1) 통증, 피곤, 체중감소 증상
이 주제 모음은 ‘삭신이 쑤시고 더 아픈 몸’, ‘맥이 빠지고 늘 피곤한 몸’, ‘빼빼 말라가는 몸’의 세 가지 주제로 구성되었다. 참여자들은 불면 증상을 경험하면서 신체적 증상으로 체중감소를 가장 많이 호소하였고, 두 번째는 피곤이었다. 불면을 경험하면서 자고 일어나면 기운이 없고, 아픈 곳은 더 심해진다고 진술하였다.
잠을 못 자니까 그러겠지. 삭신이 너무 아프고 삭신이 하루 이틀은 괜찮다가 어쩔 땐 너무 많이 아파. 발이 쑤시는 듯이 아프고, 목도 아프고, 어깨도 아프고, 머리 아프고, 어지럽고, 어지러운 건 신경성이라 그래. 일 하다가도 밭에 가서 어지럽고, 머리 아프면 땅에가 누워 브랐어(누워버려). 엊저녁엔 잠을 못 자서 피곤하고 몸이 나근해지네.(참여자 6)
일할 때는 하루 못 자도 다음날 괜찮고 피로도 빨리 풀려. 잠을 못 자니까 피로가 잘 안 풀려. 저녁에 설치면 아침에 나른하고 일어나기 싫고, 몸이 무겁고 그런 경향이 많아. 근데 묵으면 안 좋다 하니까 초저녁부터 밤 12시까지 잠이 안 오면 그 때 안 되겠으면 그 때 약을 먹고, 잠을 못 자면 사람이 무지하게 피곤해.(참여자 5)
잠을 못 자면서 빼빼 말라. 몸무게가 60킬로였는데 40킬로까지 빼빼 마르게 되고 입술이 뒤집어지고 터져버리고 마음이 속이 상하고 삭신이 쑤시고 아픈 곳이 많아.(참여자 1)
응. 내가 안 달아보니까. 일 댕길 때는 52킬로 나가고 그럽디다. 그런데 언제 한번 달아 보니까 43킬로야. 잠을 못 자면서 입맛이 안 땡겨, 입이 요상하게 지둥구려 져버려서 밥이 땅기지가 않아.(참여자 3)
2) 시야흐림, 빈뇨, 하지불안증군을 경험함
이 범주에는 ‘안개가 낀 눈과 먹먹한 머리’, ‘반복되는 빈뇨’, ‘밤이면 더 아픈 발’의 세 가지 주제모음으로 구성되었다. 참여자들은 불면 증상 경험으로 눈을 비벼도 시야가 흐리고, 귀와 머리의 먹먹감을 호소하였고, 잠이 오지 않거나 깨는 횟수만큼의 빈뇨 증상을 경험하였다. 특히, 밤이 되면 발과 다리가 아파서 돌아다니거나 이불 밖으로 발을 내두고 자야 하는 하지불안 증후군을 호소하였다. 신체적 불편감은 머리부터 발끝까지 다양한 양상으로 진술하였다.
못 잤어. 전혀 못 잤어. 잠을 못 자니까 눈이 더 안 보여. 잠을 한숨 자면 눈은 조금 더 깨끗한데... 요놈은 안개가 딱 껴갖고 잘 안보여. 나는 그러고 살았어.(참여자 4)
안 그래도 잠을 좀 푹 자면 눈이 덜 피로 하겠다 싶어. 근가 생각에는 그래 잠을 좀 자면 눈이 좀 나을랑가 생각혀. 초저녁에 조까 한 30~40분 자고 금방 깨 갔고 또 맨 화장실을 가. 10번도 더 가. 해도 오줌이 어디서 그렇게 나오나 몰라.(참여자 7)
옛날에 머리가 아파서 여가(머리의 정수리 부분) 이렇게 먹먹해 갔고 아파서 기독교 병원에서 MRI도 찍어봤는데 아무 이상 없다는 거야. 그러니까 여가(머리의 정수리 부분) 먹먹해. 어찌고 하다가 인자 여기서 옮겨서 이쪽에 가(머리의 뒤쪽 부분) 먹먹하니. 여기를(머리의 뒤쪽 부분) 막 두드려 인자.(참여자 6)
그 기가 오면 잠을 못 자. 잠을 못 자면 돌아다녀야 하고. 다리가 미치겠으면서 못 잘 때가 있어. 잠이 안와서 서성거리면 영감이 나가라고 해. 머리 위에서 그러지 말라고. 그러면 겨울에는 눈밭에 왔다갔다 돌아다니다가 들어와.(참여자 1)
범주 3. 불면증을 악화시키는 심리증상
이 범주는 ‘걱정과 부정적 사고’, ‘무가치감과 절망감’의 두 가지 주제모음으로 구성되었다. 참여자들은 밤이 되면 주로 자식걱정을 많이 하였고, 경로당이나 교회에서 만난 사람들에게 들은 이야기를 밤에 곱씹어 생각하면서 결국에 부정적 사고로 이어지면서 불면 증상은 더 악화되었다. 참여자들은 혼자 살면서 자식들에게 연락이 없는 것에 대한 외로움, 자녀들에게 경제적으로 도움을 주지 못하는 자신에 대한 무가치감을 표현하였으며, 미래에 대한 희망 없음을 진술하였다.
1) 걱정과 부정적 사고
이 주제 모음은 ‘끝이 없는 걱정’, ‘좋은 생각이 떠오르지 않음’의 두 가지 주제로부터 구성되었 다. 참여자들은 불면 증상을 경험하면서 이런 저런 걱정이 끝이 없었다. 이러한 걱정들은 쉽게 잊혀 지지 않았고, 걱정을 곁에 둔 채 혼자서 불면 증상으로 인해 밤을 지새우는 날이 많음을 진술하였다. 밤새 고래 등 같은 기와집을 지었다 부쉈다 하며 노력해보았지만 한번 시작된 걱정은 부정적 생각으로 축적되었고, 좋은 생각이 떠오르지 않음을 진술하였다.
내 성격 때문인가 봐. 내가 꼼꼼해. 뭐 생각하면 뭐가 잘 되어야 하고 안 되면 걱정되고, 걱정 있으면 잘 잊어버리지 않고.(참여자 8)
애기들 있으니까 걱정이 있고 잠이 안 와. 잠이 안 오니까 걱정이 많이 되고.(참여자 4)
잠이 안 오면 이제 미쳐. 막 울정(화)도 나고. 잠 안 오면 좋은 것이 안 생겨. 젊은 사람 도 잠 안 와봐. 좋은 것은 안 생각하고 뭣을 어쩌고 하냐 생각이지 뭐. 근께 자식을 못 갈쳐 논께 제 손발로 돈 벌어먹고 산디, 내 앞에서 뭔 일 없고. 제들 벌어먹고 산 것 그것이 제일 나는 소원이여. 이것이 내 걱정이여.(참여자 6)
2) 무가치감과 절망감
이 주제 모음은 ‘쓸모없는 나’, ‘희망이 사라짐’의 두 가지 주제로부터 구성되었다. 참여자들은 자식들에 대한 걱정으로 잠을 이루지 못하면서도 스스로 자식들에게 아무 도움이 안 되는 쓸모없는 존재로 여기고 있었고, 잠을 못자고 일어난 아침에 희망은 항상 사라진다고 진술하였다.
쓸모없지 내가 무슨 도움이 되나. 먹는 것도 부실하지. 희망도 없지. 딸이고 아들이고 전화라 도 자주 오면 좋은데. 근데 한 가지 걱정이 있어. 작은 며느리가 어린이집을 해. (중략) 그런 게 이놈의 것이 그래. 앞 동에서 뒷동에서 어린이집이여 그래서 서로 경쟁이여. 아파트를 샀어. 집을 다 어린이집으로 써. 늙은 사람이 가야 이미지 떨어지니까 안 가는데 한번 가보 면 걱정이여. 이렇게 걱정하면 끝이 없어. 내가 도움도 안 되고.(참여자 9)
잠을 못자고 아침에 일어나면 맥이 없고 힘이 없다. 사람이 그러다 보면 희망 같은 것도 없어 진다. 그런 것이 자꾸 거시하고 나이가 드니까 죽을 때가 가까이 되었나 하면서 포기도 하게 되네.(참여자 5)
범주 4. 불면증을 고치기 위한 노력들이 소용없음
이 범주는 ‘불면 증상을 이겨내기 위한 노력’과 ‘불면 증상을 스스로 조절함’의 두 가지 주제 모음으로 구성되었다. 참여자들은 불면 증상이 만성화되면서 이를 벗어나기 위해 스스로 여러 가지 수면 위생행동을 시도해 본 참여자도 있었으나 어떤 방법으로도 불면 증상이 나아지지 않아서 술과 담배를 찾게 된 참여자도 있었다. 또한 독거노인들은 도움을 받을 수 있는 자원을 찾기보다는 불면 증상을 스스로 감당하고 조절해야 한다고 진술하였다.
1) 불면 증상을 이겨내기 위한 노력
이 주제 모음은 ‘딴전 피우기’, ‘술과 담배에 의존’의 두 가지 주제로 구성되었다. 참여자들은 잠이 오지 않을 때 일상에서 자신이 반복적으로 하는 행동들이 있었다. 창문을 바라보거나, 골목을 거닐거나, 이불 속에서 몸부림치는 행동을 경험하였고, 불면 증상에서 벗어나 보기 위해서 술을 마시거나 담배를 핀다고 진술하였다.
잠이 안 오니까 깨서 화장실만 자주 가니까 우리 아들이 여기다 화장실을 지어주었어. 소변을 안 봐도 그냥 갔다 와. 그 가면 봉창(창문)이 있어. 잠이 오지 않을 때 봉창 내다봐. 그리고 잠이 안 올 때 지금도 담배를 피워, 많이는 안 피는데 한두 모금 씩 두 모금 씩 담배 핀 지가 오래 되어갔고… 근께 하나 갖고 세 번씩 피워.(참여자 4)
잠 안 오면 냉장고 문도 열어보고, 냉장고 위에 뭐 넣어 놔도 모른께 또 의자 딛고 다 퍼 내려갔고 검은 비니리가(비닐) 있으면 다 열어서 묶어서 버리고.. 밤새 잠 안 오면 그래.(참여자 6)
텔레비전 보다가 뭐 하다가 그러고 있다가 누웠다가 어쨌다. 그러고 있어. 근께 이불 모들질(몸부림) 하고, 비게 이불 모들 감았다가 뭐했다가 텔레비 껐다가 켰다가 해.(참여자 7)
사람들이 수면제를 많이 먹으면 중독이 된다고 그래서. 우리 며느리가 잠을 못 주무시니 술을 한 잔씩 하면 어쩌겠냐. 문의를 하드만. 그래갔고 많이는 먹지 말고 한 잔씩 하면 어쩌겄냐 그래갔고. 잠이 안 오면 한 잔씩 해.(참여자 10)
2) 불면 증상을 스스로 조절함
이 주제모음에는 ‘자신을 위로하기’, ‘스스로 조절하기’의 두 가지 주제로 구성되었다. 참여자들은 혼자 살면서 불면 증상을 해결하기 위해 다른 이들에게 도움을 받거나 요청하지 않았다. 모든 것을 혼자서 감당하며 노력하려고 했고 자신의 신체적 반응에 따라서 스스로 조절한다고 진술하였다.
잠자는 것도 그렇게 하는 것이 나을 것 같다. 모든지 내가 하려고 노력해야 한다. 잠도 안 와도 자야겠다는 마음을 가지고 한다. 그런 생각으로 해야 된다. 남이 해주니까 요런 생각을 하면 안 된다. 어차피 내가 해야 한다. 내가 감당해야 한다. 내가 정신을 차려야 한다. 그런 마음을 가져야 한다. 그러면 건강에도 낫고 잠자는 것도 도움이 될 것이다.(참여자 5)
몸에 따라서 해. 눕고 싶은 눕고 TV보고 싶으면 보고, 밤에 잠을 못 자면 다음날 피곤해. 그래서 잠시 누워있어. 무리하면 안 돼. 내가 필요하면 쉬고 누워있으면서 조절해..(참여자 8)
범주 5. 불면 증상에 적응하며 살아감
이 범주는 ‘익숙해진 불면 증상’, ‘일상생활에서 잠을 잊어버림’의 두 가지 주제모음으로 구성되었다. 본 연구에서 불면 증상을 경험한 노인들은 불면 증상에 길들어져 있었고, 나이가 들어감에 따라 노화의 현상으로 받아들이고 있었다. 불면 증상을 경험하는 참여자는 불면으로 인해 ‘잠’에 대한 생각만 하게 되는 것이 오히려 해롭다고 표현하였으며, 남은 여생동안은 불면 증상과 타협하며 살아가야 한다고 진술하였다.
1) 익숙해진 불면 증상
이 주제 모음은 ‘불면 증상을 노화 현상으로 받아들이기’, ‘불면 증상에 대해 무심해지기’의 두 가지 주제로부터 구성되었다. 참여자들은 불면을 경험하면서 잠이 오지 않는 것에 대해서 나이가 들어가는 것으로 수용하는 모습이었으며 누구를 원망하지도 않는다고 진술하였다.
어쩔 때는 잠도 오고, 어쩔 때는 또 그냥 날 셀 때도 있고, 그래. 아! 노인들이라 근당께. 뭔 방법이 있어?. 늙어서 그래. 옛날에 이러고저러고 해서 질이(길) 되어버렸어. 이제 잠이 안와도 냅둬 버려.(참여자 6)
그전에 젊었을 때는 막 성질나고 그냥 호닥 호닥 했는데 지금은 나이를 먹어서 그런가 열두시에 깨던 두시에 깨나 깨면 그냥 그런 갑다 해.(참여자 11)
응 새벽 3시에나 되면 자. 잠깐씩 여기 드러누웠다가 잠깐 시계보고 또 드러누웠다가 시계 보고 그래. 그러면 일어나. 한 시간이나 자는지 몰라. 그 놈도 감사하제. 옛날엔 저녁에 못 잤어. 나 낮에도 잘라하면 눈이 더 크게 떠져버려. 잠 못 자는 것이 힘들지만은 어쩔 것인가. 내가 잠을 못 자는데 누굴 원망할 것인가?.(참여자 4)
2) 일상생활에서 잠을 잊어버림
이 주제 모음은 ‘노력해도 오지 않는 잠’, ‘밤낮 오지 않는 잠’의 두 가지 주제로 구성되었다. 참여자들은 운동, 요가 등 수면을 이루기 위해 많은 노력을 해도 불면 증상이 지속된다고 하였다. 또한 불면 증상이 없는 노인들은 물리치료를 받는 병원, 노인정 등 장소에 상관없이 잠을 이루는 것에 반해 참여자들은 어떠한 장소에서도 불면 증상이 나타난다고 진술하였다.
방에 드러누워서 한 시간씩, 한 시간 반씩 이쪽저쪽으로 누웠다가 시계 보면 새벽 세시, 세시 반, 네시, 네시 반 되도록 잠이 안 와. 딱 누우면 다섯 시야. 그래도 딱 못 듣고 잘 때는 여섯 시여.(참여자 4)
낮에 요가도 배우고, 잠이 올까 하고 걷기도 하는데 밤에 잠이 오지 않는 것은 똑같다. 잠이 안 오는 것이 큰 병이야. 아무리 애써도 잠이 안 와.(참여자 5)
낮에도 잠이 안 와. 다 덜 병원에 물리치료 받으러 가면 잠잔다고 하고, 노인당 가면 다자싼디(다 자는데) 나는 안자. 낮에도 노인당에 드러눕고 그래도 잠이 안와. 텔레비전 보고 있으면 다들 자는데. 나는 안와. 그냥 이러고 살아.(참여자 7)
2. 독거노인의 불면 증상 경험의 본질적 구조
본 연구에서 참여자들은 체질과 유전적 소인, 생존을 위해 잠을 참고 살면서 경험한 수면박탈의 기간과 생활 스트레스 사건들로 불면 증상이 촉발되었다. 참여자들은 만성적인 불면 증상과 함께 야간에는 통증, 빈뇨, 하지불안증후군 증상이 더 심해졌고, 주간에는 피곤감, 시야 흐림, 체중감소와 같은 신체적 증상을 겪었다. 불면 증상은 신체적 증상뿐 아니라 심리적 증상으로 걱정과 자신에 대한 무가치감, 미래에 대한 절망감을 경험하였다. 참여자들은 스스로 불면 증상을 극복하기 위해서 요가와 운동을 시도해보고, 술, 담배, 수면제 등을 사용해 보면서 노력했으나 불면 증상은 해결되지 않았고, 불면 증상에 대해 적극적으로 도움을 받거나 치료하고 관리해야 한다는 인식을 찾아보기 어려웠다. 꿀잠 같은 잠을 한번 자보는 것이 소원이면서도 새로운 대처방안을 모색하지 않고, 만성적인 불면 증상에 익숙해져서 증상에 적응하며 살아가는 것이었다.
논 의
본 연구는 현상학적 방법을 통해 살펴본 독거노인의 불면 증상 경험에 대해 다음과 같이 논의하고자 한다.
첫 번째 범주인 ‘다양한 원인으로 촉발된 불면 증상‘에서 참여자들은 체질과 유전적 소인, 생존을 위한 수면박탈, 가족의 사망과 사기 결혼 같은 생활 스트레스 사건 등으로 불면 증상이 촉발된 것으로 나타났다. 참여자들은 밤낮 구분 없이 농사일과 식당일을 하면서 야간에 잠을 잘 수 없는 수면박탈[19] 상태가 지속되어 불면 증상이 만성화되었고, 생활 스트레스 사건으로 인해 더 악화되었다. 선행연구에 따르면 여성, 고령, 육체노동 종사자의 경우 불면증의 만성화 경향이 높고[17], 주요 생활사건(질병, 이별 등)과 같은 환경의 급격한 변화와 연관되어 불면증이 발생하다가 처음 유발 사건이 해결되면 호전되지만 수면장애에 취약한 사람의 경우, 최초 촉발사건 후에도 불면증은 장기간 지속된다는 연구결과와 일치하는 소견이다[18]. 따라서 지역사회의 정신건강복지센터에서는 독거노인에 대한 불면증 선별 검사를 통해 고위험 대상자를 파악하고, 우울이나 자살예방 사업과 함께 수면건강을 증진시킬 수 있는 정신건강사업을 개발하여 지역 내 독거노인들의 불면 증상을 감소시키기 위한 정책적 대안이 마련되어야 할 것으로 생각된다.
두 번째 범주인 ‘불면증으로 악화된 신체증상’ 에서 참여자들은 통증과 피곤, 체중저하, 시야 흐림, 야간 빈뇨, 하지불안증후군과 같은 신체적 증상을 호소하였으며 밤이 되면 불쾌한 신체 증상이 더 심해져서 불면 증상의 악화 요인들이었다. 선행연구에 따르면, 불면증은 기존의 신체질환과 통증을 가중시키고, 낮 동안 피로감을 증가시키며[13] 방광 용량 감소, 전립샘비대, 괄약근 통제력 감소로 빈뇨 증상을 발생시킨다는[20] 연구결과와 일치하는 소견이다. 또한, 여성 참가자들 가운데 저녁과 밤이 되면 다리의 불편한 감각이 심해져서 움직이거나 다리를 주물러주면 나아지는 하지불안증후군을 호소하였다. 하지불안증후군은 노인에서 8.3%의 유병률을 보이는 비교적 흔한 질환이다[21]. 특히 60세 미만 집단보다 60세 이상 군에서 하지불안증후군이 동반되었을 경우 수면의 질이 더 저하되며, 여성과 노인에서 하지불안증후군 증상이 더 심하다는 연구결과를[22] 토대로 간호사는 독거노인의 불면 증상의 원인 가운데 하지불안증후군을 고려하여 불면 증상 개선을 할 수 있도록 관심을 가져야 한다. Kim 등[23]의 연구에서 노인의 수면시간과 건강상태의 관계를 분석한 결과, 8시간 이상의 수면을 이루는 집단에서 만성질환의 수가 더 적었고, 불면 증상이 호전되며 동반질환의 관리가 더 효과적으로 이루어진다고 보고하였다[24]. 이와 같은 연구결과들은 독거노인의 수면건강 중재 프로그램을 개발 할 때 불면 증상과 신체건강과의 관련성을 교육 내용에 적극 반영한다면 수면에 대한 인식을 통해 불면 증상이 개선되고, 신체적 건강도 향상 될 수 있을 것으로 생각된다.
세 번째 범주인 ‘불면증을 악화시키는 심리증상’에서 참여자들은 걱정과 부정적 사고, 무가치감과 절망감을 호소하였다. 이는 네덜란드에서 시행한 지역사회에 거주하는 중년층과 노년층을 대상으로 한 종단적 연구결과 가족, 자식으로 인한 걱정과 같은 복잡한 감정 가진 사람들은 수면 시간이 짧고 수면 질이 낮다고 보고된 결과와 유사하다[25]. Araújo 등[26] 연구에서 불면증에 대해서 가족과 친구들에게 이해를 받거나 지지 받지 못하면서 점점 고립감을 경험한다고 하였다. 반면에 노인 불면증 환자 대상의 연구에서 수면의 질을 향상시킬 수 있는 요인으로 사회적 지지가 주요한 영향요인이라고 하였고, 특히 정서적 지지와 정보적 지지의 요소가 포함된 간호중재가 도움이 될 것이라고 하였다[8]. Lee와 Tak [27]의 연구에서는 수면장애는 노인에서 의료비 지출을 상승시키고 수면장애를 적절하게 관리하지 못하면 다른 질환으로 이환되어 결국 사망으로까지 이어진다고 하였다. 위의 결과들을 종합해 보면 불면 증상은 단지 잠을 못 자는 문제뿐 아니라 우울증상을 유발시키는 요인으로 정신적 기능을 저하시킴을 알 수 있다. 비약물치료방법으로 불면 증상에 효과적인 인지행동치료를[28] 통해 독거노인의 걱정과 부정적 사고를 감소시키고 사건을 바라보는 왜곡된 인지를 교정하여 불면 증상을 개선시킬 필요성이 있다. 이것은 사회적 지지를 포함한 수면 중재 프로그램 강화 등과 같은 독거노인의 정신건강관리지원정책 마련의 필요성을 시사하고 있다.
네 번째 범주인 ‘불면증을 고치기 위한 노력들이 소용없음’에서 참여자들은 불면 증상을 이겨내기 위해 다양한 방법으로 노력하며, 불면 증상을 조절한다고 호소하였다. 참여자들은 불면 증상을 극복하기 위해 요가와 같은 운동을 하거나 흡연과 음주를 선택하였고, 낮에 휴식을 하거나 무리한 활동을 하지 않는 방법으로 불면 증상을 조절하려고 노력하였다. 하지만 독거노인들은 불면 증상을 극복하기 위해서 참여자들의 가족이나 이웃의 도움을 찾지 않았고, 스스로 조절할 수 있는 전략만 사용하고 있었다. 이는 수면장애 문제가 발생했을 때 약물 처방 이외에는 수면과 관련된 간호중재가 없고, 수면위생 개선을 위한 방법도 참여자 스스로 찾았다는 연구결과[13]와 유사한 맥락이다. 특히 독거노인은 건강문제가 발생하면 동거하지 않는 가족에게 연락하는 것에 대한 걱정과 부담감을 가지고 있으므로 지역사회 내에 있는 정신건강복지센터와 같은 기관에서는 독거노인의 불면 증상을 개선시키고 관리할 수 있는 프로그램 개발이 필요하며, 일회성이 아닌 연속성을 지닌 프로그램으로 정착되어 독거노인의 수면건강을 증진시킬 수 있도록 노력해야 할 것으로 생각된다.
다섯 번째 범주인 ‘불면 증상에 적응하며 살아감’에서 참여자들은 익숙해진 불면증상과 일상생활에서 잠을 잊어버렸다고 호소하였다. 참여자들은 불면 증상을 나이 들어서 어쩔 수 없는 노화 현상으로 받아들이면서 잠에 대해 신경 쓰지 않고 무심해지려고 노력하는 것으로 나타났다. Shin [29]은 독거 여성 노인의 생활적응의 질적연구에서 독거 여성노인들은 현실을 받아들이면서 수용적으로 순응하고, 주변에 폐가 되지 않기 위해 자립적인 존재로 살아가고 노력하였는데, 이는 본 연구참여자들이 불면 증상을 수용하고 적응하며 살아가는 모습과 유사하였다. Perry 등[30]은 수면의 중요성에 대한 인식부족은 불면증을 개선시키는 생활습관 변화에 부정적인 영향을 미치는 요인이라고 하였다. 이와 같은 연구결과들은 불면 증상을 관리하기 위해 적절한 의료서비스를 찾아서 이용함에 있어 제한이 있는 독거노인에게 다양한 매체를 활용하여 불면 증상이 단순히 노화과정에서 나타나는 증상이 아닌 질병으로 인식할 수 있는 교육과 홍보가 필요하다.
본 연구는 독거노인의 불면 증상 경험에 노화, 신체적 질환 등 다양한 측면에서 고려되지 않아 독거노인의 불면 증상 경험으로 해석하는데 있어서 신중을 기해야 하며, 불면증으로 치료받고 있는 노인이 포함되어 있지 않아 연구결과를 적용하는데 한계가 있다. 추후 불면증 치료를 받고 있는 대상자들의 경험을 비교 분석해 본다면 이들의 삶의 의미와 경험에 대한 이해를 높일 수 있을 것으로 생각된다. 이런 제한점이 있지만, 본 연구는 독거노인의 불면 증상과 관련된 연구가 미흡한 시점에서 독거노인의 신체적, 정신적 건강 간호를 제공하는 지역사회 정신건강간호사에게 불면 증상에 대한 깊이 있는 이해를 제공하였다. 본 연구의 결과와 논의를 바탕으로 다음과 같은 제언을 하고자 한다. 첫째, 지역사회 간호사들은 독거노인의 불면 증상의 특성을 이해하고 불면 증상이 질병임을 인식하도록 교육이 필요함을 제언한다. 독거노인의 삶속에서 불면 증상은 다양한 신체적, 심리적 증상을 촉발시키는 현상으로 나타났고, 불면 증상에 대한 적극적 치료보다는 증상을 껴안고 적응하면서 살아가고 있음을 심층적으로 이해할 수 있었다. 따라서 지역사회 간호사들은 사회적으로 고립된 독거노인들을 위해서 불면 증상에 대한 정보제공과 불면 증상이 질병이기 때문에 적극적으로 중재가 필요함을 인식시킴으로 도와줄 수 있음을 알려주는 사회적 지지가 필요하다. 둘째, 지역사회의 정신건강 정책 가운데 수면 건강과 관련된 다양한 프로그램이 개발되어 독거노인의 불면 증상을 개선시켜 수면의 질을 높이고 건강한 삶을 영위할 수 있는 지역사회 정신건강 정책이 모색되어야 할 것을 제언한다.
결 론
본 연구는 독거노인의 불면 증상 경험의 본질적 의미를 심층적으로 살펴보고, 지역사회 관련기관 내에서 활용 가능한 기초자료를 제공하고자 하였다. 본 연구참여자들은 유전과 체질의 생물학적 원인, 경제적 어려움의 환경적 원인, 자식과 가족의 죽음과 같은 심리적 원인 등과 같은 다양한 이유로 불면 증상이 촉발되는 것으로 나타났다. 불면 증상은 신체적, 심리적 불쾌증상을 악화시켰고, 불면 증상을 극복하기 위해 대처했지만 효과가 없었으며, 만성적으로 불면 증상에 적응하면서 지내는 것으로 나타났다. 이는 불면 증상을 질병으로 인식하지 못한 채 치료에 대한 노력 없이 증상을 받아들이며 주위 자원을 활용하지 못하고 있는 과정으로 나타났다. 이러한 결과를 토대로 지역사회 정신건강간호사들은 불면 증상을 호소하는 독거노인을 만날 때 단순히 불면 증상에만 초점을 두지 말고 불면 증상 이면에 있는 다양한 심리적 현상을 경청하고 공감하려는 노력이 필요하다. 또한 독거노인의 불면 증상을 감소시키기 위한 불면 증상에 대한 인식교육과 건강과의 관련성 내용이 포함된 간호중재 개발이 이루어져야 한다.
Notes
The authors declared no conflicts of interest.